25. Februar 2024
Bei Beatmungsproblemen:
Löffel mit Licht kann Leben retten
Im Gegensatz zum Erwachsenen ist die Beatmung die wichtigste Maßnahme bei der Reanimation oder bei bedrohlichen Notfällen von Kindern, weil eine alleinige Herzdruckmassage bei Kindern NICHT geeignet ist1! Denn zum einen ist ein Überleben für den kleinen Organismus ohne Beatmung kaum möglich; zum anderen ist die Wahrscheinlichkeit sehr groß, dass mit der Beatmung der Kreislauf schnell reaktiviert ist!
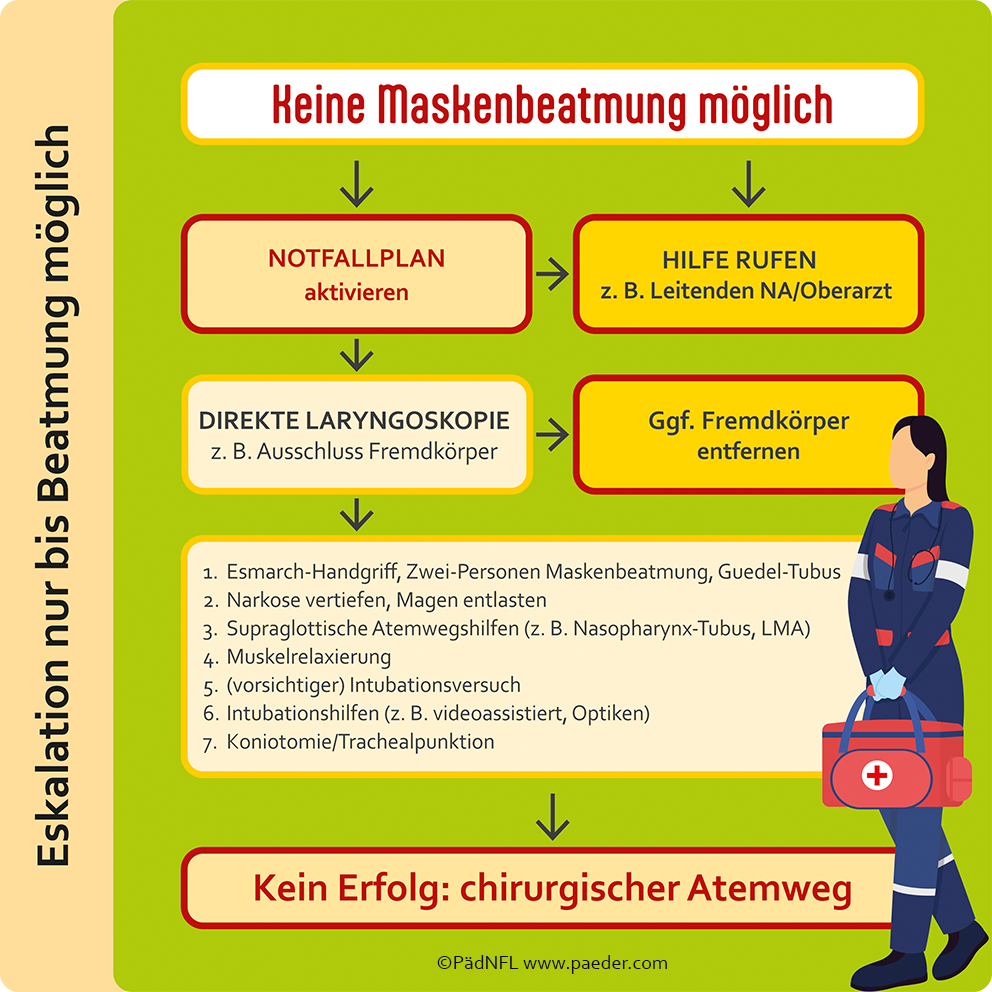
Umso entscheidender ist es, falls eine Maskenbeatmung nicht erfolgreich ist, einen klaren Handlungsablauf zu kennen! Den habe ich in dieser Abbildung dargestellt:
Die in der Abbildung gezeigten Maßnahmen sollen von oben nach unten schrittweise eskaliert werden, bis die Beatmung des Kindes gelingt. Das gezeigte Schema entspricht weitestgehend den Empfehlungen des Wissenschaftlichen Arbeitskreises Kinderanästhesie (WAKKA) der Deutschen Gesellschaft für Anästhesiologie und Intensivmedizin (DGAI)1,2. Aus meiner Sicht und in meinem Schema ist jedoch eine Laryngoskopie – besonders präklinisch – frühzeitiger als hier benannt durchzuführen, um eine mögliche Verlegung des Mundrachenraums mit einem Fremdkörper oder Sekreten zu erkennen. Dabei ist das Laryngoskop sehr wertvoll, allerdings ist nicht die namensgebende, tiefe Position vor dem Larynx, wie bei der Intubation, erforderlich. Oftmals kann schon allein das Öffnen und Beleuchten des Mundes die genannten Probleme detektieren und ein Absaugen oder Fassen mit einer Magill-Zange ermöglichen.
Das ist der Grund, warum ich bei Vorträgen und Schulungen dieses Instrument nicht als Laryngoskop, sondern als „Löffel mit Licht“ bezeichne.
Merke: Bei Beatmungsproblemen immer auch frühzeitig in den Mund schauen!
Es ist unwahrscheinlich, dass bei unmittelbarer und vollständiger Umsetzung der gezeigten Maßnahmen spätestens mit Einsatz der Larynxmaske keine Beatmung möglich ist.
Durch meine eigenen Erfahrungen schließe ich mich nicht den Handlungsempfehlungen des WAKKA an, wonach invasive Verfahren (Koniotomie, Tracheotomie, chirurgischer Atemweg) nie notwendig sind. Bei Kleinkindern und Säuglingen ist eine Punktions-Koniotomie nicht gut durchführbar, denn hier befindet sich die engste Stelle des kindlichen Atemweges. Durch den kurzen Hals wird der Anwender zu einer sehr steilen Punktion gezwungen3,4. Daher sollte eher eine – ebenfalls schwierige – Punktions-Tracheotomie versucht werden, bei der flacher punktiert werden kann und die Trachea ein größeres Lumen bietet 5,6.
Wenn irgend möglich, wäre aber eine operative Eröffnung der Trachea zu bevorzugen, die ein erfahrener Operateur (auch Kinderchirurg) innerhalb weniger Minuten durchführen kann7. Dies ist viel leichter als beim Erwachsenen, wo die Schilddrüse auf dem Weg dahin oftmals Schwierigkeiten bereitet8.
Sicherheit in Sekunden
Geht es beim Kindernotfall um die korrekte Dosierung der lebensrettenden Medikamente, hilft das pädiatrische Notfalllineal (PädNFL). Es ermöglicht sofort die längenbezogene Gewichtsschätzung des kleinen Patienten und zeigt die dementsprechenden Dosierungsempfehlungen an. Zusätzlich liefert das PädNFL eine Übersicht der nach Größe und Gewicht des Kindes passenden Ausrüstungsgegenstände und Normwerte auf einen Blick.
Das PädNFL ist weltweit das einzige medizinische Hilfsmittel, mit dem nachweislich 9 von 10 Fehldosierungen vermieden werden können9,10. Daher wird es in der S2k-Leitlinie “Medikamentensicherheit bei Kindernotfällen” ausdrücklich empfohlen11.
Literatur:
- Van de Voorde P, Turner NM, Djakow J et al. European Resuscitation Council Guidelines 2021: Paediatric Life Support. Resuscitation 2021; 161: 327-387, DOI: 10.1016/j.resuscitation.2021.02.015
- Weiss M, Schmidt J, Eich C et al. Handlungsempfehlung zur Prävention und Behandlung des unerwartet schwierigen Atemwegs in der Kinderanästhesie. Anaesth Intensivmed 2011; 52: S54-S63
- Cote CJ, Hartnick CJ. Pediatric transtracheal and cricothyrotomy airway devices for emergency use: which are appropriate for infants and children? Paediatr Anaesth 2009; 19 Suppl 1: 66-76, DOI: 10.1111/j.1460-9592.2009.02996.x
- Navsa N, Tossel G, Boon JM. Dimensions of the neonatal cricothyroid membrane – how feasible is a surgical cricothyroidotomy? Paediatr Anaesth 2005; 15: 402-406
- Johansen K, Holm-Knudsen RJ, Charabi B et al. Cannot ventilate-cannot intubate an infant: surgical tracheotomy or transtracheal cannula? Paediatr Anaesth 2010; 20: 987-993, DOI: 10.1111/j.1460-9592.2010.03417.x
- Disma N, Asai T, Cools E et al. Airway management in neonates and infants: European Society of Anaesthesiology and Intensive Care and British Journal of Anaesthesia joint guidelines. Br J Anaesth 2024; 132: 124-144, DOI: 10.1016/j.bja.2023.08.040
- Holm-Knudsen RJ, Rasmussen LS, Charabi B et al. Emergency airway access in children – transtracheal cannulas and tracheotomy assessed in a porcine model. Pediatric Anesthesia 2012; 22: 1159-1165, DOI: 10.1111/pan.12045
- Berger-Estilita J, Wenzel V, Luedi MM et al. A Primer for Pediatric Emergency Front-of-the-Neck Access. A&A practice 2021; 15: e01444, DOI: 10.1213/XAA.0000000000001444
- Kaufmann et al. Development and Prospective Federal State-Wide Evaluation of a Device for Height-Based Dose Recommendations in Prehospital Pediatric Emergencies: A Simple Tool to Prevent Most Severe Drug Errors. Prehosp Emerg Care 2018; 22: 252-259
- Kaufmann et al. Improving Pediatric Drug Safety in Prehospital Emergency Care-10 Years on. J Patient Saf 2021; 17: e1241-e1246
- Kaufmann et al. S2k-Leitlinie 027/071: “Medikamentensicherheit bei Kindernotfällen”. org 2021